生まれてくる赤ちゃんそれぞれに個性があるように、赤ちゃんに会えるまでの体験もまた、一人ひとり違うもの。

抗リン脂質抗体症候群と診断されました。この病気は一体何?今まで聞いたことがないよ。
もしあなたが『元気な赤ちゃんに会いたい』と願っているのに、妊娠初期の流産を繰り返したり、突然心拍が止まってしまう経験をしているなら、もしかしたら『抗リン脂質抗体症候群(ASP)』が関係しているかもしれません。

きいちゃん
医学の進歩により、その背景には「抗リン脂質抗体症候群(APS)」という病気が関与していることが明らかになってきました。
この記事では、助産師である私が、抗リン脂質抗体症候群(APS)の基礎知識から、妊娠中の治療の治療(低用量アスピリン、ヘパリン)、そして心のケアまで、あなたの不安を少しでも和らげ、希望を持てるようにわかりやすく解説します。私と一緒に赤ちゃんを迎える準備をしていきましょう。
不育症とは?
まず、不育症という言葉について少し解説していきます。
不妊症は「妊娠できないこと」を指すのに対して、不育症は「妊娠はするけれど、流産や死産となってしまうこと」と定義されています。具体的には2回以上の流産・死産がある場合に不育症と言われています(1)。
不育症の原因には、子宮の形態異常、内分泌異常、染色体異常、感染症などさまざまありますが、血液が固まりやすくなる体質も大きく関わっています。ここで注目されているのが「抗リン脂質抗体症候群(APS)」です。
抗リン脂質抗体症候群(APS)とは?
抗リン脂質抗体症候群(APS)は、自己免疫疾患のひとつで、反復・習慣流産患者の3〜15%に抗リン脂質抗体がみられています(1)。
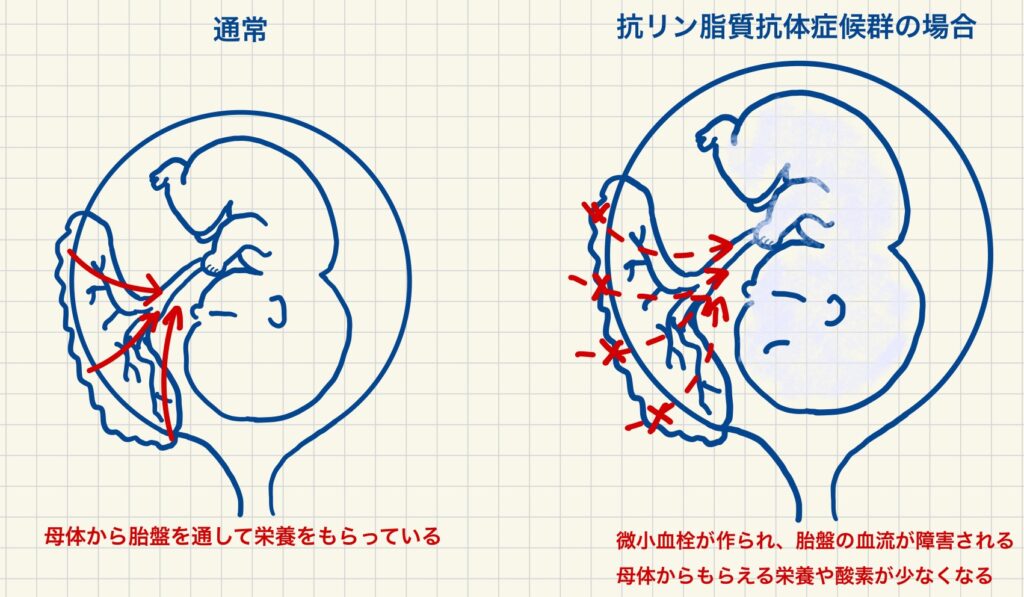
抗リン脂質抗体と呼ばれる自己抗体(自分の身体を攻撃するタンパク質)が作られることで血が固まりやすくなります。
本来、免疫はウイルスや細菌など外敵を排除する役割がありますが、自己免疫疾患では自分の身体を攻撃してしまいます。APSでは、「リン脂質」という細胞膜の構成成分に対する抗体ができてしまい、それが原因で血栓ができやすくなるのです。
血液が固まりやすくなると小さな血栓が作られ、胎盤の一部分である絨毛の血流が悪くなり、赤ちゃんに十分な酸素や栄養が届かなくなるリスクがあります。その結果、流産・死産・胎児発育不全・妊娠高血圧症候群など、さまざまな合併症を引き起こす可能性があるのです。
抗リン脂質抗体症候群の「症状」と「診断」について
見逃せない!抗リン脂質抗体症候群(ASP)で現れる可能性のある症状
抗リン脂質抗体症候群(ASP)は、血液が固まりやすくなることで、さまざまな症状を引き起こす病気です。ASPの症状は多岐に渡りますが、妊娠を考えている方や妊娠中の方に特に注意していただきたいのは、以下のような症状です。
妊娠に関連する主な症状
繰り返す流産や死産
・妊娠初期の流産を複数回繰り返す(特に、他に原因が見当たらない場合)。
・妊娠10週以降に原因不明の胎児死亡(死産)を経験する。
これらの症状は、胎盤の血管に血栓ができ、赤ちゃんへの栄養や酸素の供給が滞ってしまうことで起こると考えられています。
妊娠高血圧症候群や子癇(しかん)
妊娠高血圧症候群が重症化したり、けいれん発作を起こす「子癇」を発症したりすることがあります。これも胎盤の血管に異常が生じることが関係していると考えられています。
子宮内胎児発育不全(FGR)
赤ちゃんがお腹の中で十分に成長できていない状態です。胎盤の血流が悪くなることで、赤ちゃんに必要な栄養が届きにくくなることが原因の一つです。
早期の分娩(早産)
特に妊娠34週より前の早産で、重度の妊娠高血圧症候群や胎盤機能不全が関係している場合、ASPが背景にある可能性があります。
妊娠以外で現れる可能性のある主な症状
妊娠中以外でも、以下のような血栓症に関連する症状が見られることがあります。これらの症状が見られた場合は、ASPの可能性を考慮し、専門医に相談することが重要です。
血栓症
深部静脈血栓症:足の痛みや腫れ、むくみなどが現れます。特に、長時間同じ体勢でいること(飛行機や車の移動など)でリスクが高まることがあります。
肺塞栓症:突然の息切れ、胸の痛み、咳などが現れます。足にできた血栓が肺の血管に詰まることで起こる、命に関わる状態です。
*動脈血栓症:脳梗塞(手足の麻痺、ろれつが回らないなど)や心筋梗塞(胸の痛みなど)など、全身の様々な動脈に血栓ができることで臓器に障害が起こることがあります。
血小板減少症
血液を固める働きを持つ血小板の数が少なくなることがあります。あざができやすい、鼻血が出やすいなどの症状として現れることがあります。
これらの症状はAPS以外の原因でも起こり得ますが、特に上記のような妊娠合併症や血栓症の既往がある場合は、抗リン脂質抗体症候群の検査を検討することが大切です。気になる症状がある場合は、自己判断せず、必ず産婦人科や不育症の専門医に相談してください。
・妊娠10週以降で他に原因のない正常形態胎児の死亡、または
・重症妊娠高血圧症候群、子癇または胎児機能不全による妊娠34週以前の形態異常のない胎児の1回以上の早産、または
・妊娠10週以前の3回以上続けての他に原因のない流産
診断に必要な検査と基準
抗リン脂質抗体症候群(ASP)の診断は、主に血液検査によって行われます。特に、これまでに流産や死産を繰り返されていて、妊娠を希望されている方にとって、この検査は非常に重要です。
医師は問診であなたの既往歴や妊娠の経過を詳しく伺った上で、以下の特定の「抗体」が血液中に存在するかどうかを調べます。これらの抗体が陽性であることに加え、血栓症の既往や、繰り返す流産・死産などの臨床症状と合わせて、総合的にASPと診断されます。
代表的な抗体は以下の3つです。
1.ループスアンチコアグラント(LAC)
血液の凝固反応を異常に延長させる、特定の抗体です。この抗体があると、体内で血液が固まりやすくなると考えられています。
2.抗カルジオリピン抗体(aCL)
血管の細胞などにある脂質(カルジオリピン)に結合する抗体です.この抗体も、血管内で血栓が形成されやすくなることに関連しています.
3. 抗β2グリコプロテインI抗体(anti-β2GPI)
血液中にあるタンパク質(β2グリコプロテインⅠ)に結合する抗体です.この抗体もまた、血栓が出来やすい状態を引き起こすことが知られています.
一つ以上の症状がある+同じ抗体が12週間以上間を空けて2回陽性になる、または決められた値以上に検出される、などを理由として、専門医が総合的に判断することで、正確な診断が下されます。
治療法
抗リン脂質抗体症候群(APS)による不育症と診断された場合、低用量アスピリン(抗血小板薬)と未分画ヘパリン(抗凝固薬)による治療が行われます。
これは、血液の固まりやすさを抑え、胎盤への血流を良くする目的があります。
この治療を受けることで、70〜80%の方が元気な赤ちゃんに会えるという報告もあり、APSが見つかったことによって希望が見えてくる方も少なくありません(3)。

低用量アスピリンの内服
低用量アスピリンを妊娠前、または妊娠後できるだけ早めから投与します。妊娠前からの投与では34週未満の早産のリスクが下がったとのことです。
海外では妊娠全期間を通して投与が行われることが多いですが、日本では妊娠28週以降の使用は禁忌となっています。
(低用量アスピリンを28週以降も投与することについて、ほぼ安全であると考えられていますが、添付文書上では禁忌となっているのです。)
妊娠後期も続ける場合には、その必要性を十分に検討した上で、患者さんの同意を得て行うこととなっています(4)。
また、血栓ができないようにする薬であるため、出血しやすくする働きもあります。分娩の1〜2週間前(妊娠35〜36週ごろ)には中止することが望ましいとされています。
ヘパリン皮下注射
ヘパリン皮下注射は、妊娠診断後の出来るだけ早い時期から始めることが多いです。血栓になったことがある人とない人では、投与量が異なりますが、どちらの場合にも一日2〜3回に分けて投与します。
皮下注射による投与と、点滴による投与と2種類方法がありますが、自宅で毎日自分で投与する場合、皮下注射の方が実施しやすいでしょう。
休薬時期については、皮下注射の場合帝王切開の12時間程度前より中止しておきます(4)
実際にヘパリン自己注射をすることになった方は、こちらの記事もご参照ください。
ワルファリンは使用できない
血栓既往があり、ワルファリンを内服されていた方もいたかもしれません。ワルファリンもヘパリンと同様に、血液をサラサラにする役割がありますが、妊娠中には使えないお薬となっています。
胎盤通過性があり、催奇形性があります。妊娠6〜12週の投与で胎児ワルファリン症候群(軟骨形成不全、胎児発育不全)を引き起こします(5)。
妊娠前にワルファリンを投与されていた方は、妊娠5週末までに中止して、ヘパリンへ変更していきます。
流産・死産はあなたのせいじゃない
妊娠を心から望み、大切に育んでいた赤ちゃんとの突然のお別れは、言葉にできないほど辛く、深い悲しみをもたらします。「私の体が悪かったから?」「あの時、こうしていれば…」と、ご自身を責めてしまうお気持ちがあるかもしれません。言葉にできないほどにお辛いでしょう。
しかし、抗リン脂質抗体症候群(APS)による流産や死産は、決してあなたの努力や心がけとは関係のない、体のメカニズムによるものです。助産師として、そんなあなたに心から伝えたいことがあります。
その感情は自然なこと
『元気な赤ちゃんを産んであげられなかったのは、私のせいだ』と、多くの女性が心に深い傷を負ってしまう現実があります。しかし、抗リン脂質抗体症候群(APS)は、あなたのライフスタイルや心がけによって引き起こされるものではありません。これは、私たちの体が持つ免疫システムのたまたまの性質であり、誰にでも起こりうる可能性のある疾患です。風邪をひいたり、アレルギーになったりするのと同じです。ご自身を責める必要は全くありません。この感情は、赤ちゃんを心から待ち望んでいたあなただからこそ生まれる、自然な心の痛みであることも知っておいてください。
あなたの存在と赤ちゃんへの愛、それが何よりも大切
助産師として、数多くの妊婦さんと向き合う中で感じるのは、流産や死産を経験された方がご自身を責めてしまう傾向です。しかし、助産師として私は、どのような経過をたどったとしても、赤ちゃんを心から想い、その命を育もうとしたあなたの存在こそが、何よりも尊いと感じています。たとえどんな形であっても、あなたと出会え、お母さんのお腹の中で過ごせた時間は、赤ちゃんにとって最高の贈り物だったはずです。あなたがご自身を大切にすることこそが、次の命、そしてあなた自身の未来につながる第一歩なのです。
診断が示す希望 専門家と仲間と共に歩む心のケア
「抗リン脂質抗体症候群」という診断がつくことで、これまで原因が分からなかった辛い経験に「そうだったのか」と、心が軽くなる方もいらっしゃいます。「自分ではどうにもできない医学的な原因があった」と知ることで、戸惑いや自己否定感から解放され、安心感につながることもあります。一人で抱え込まず、不妊治療専門のカウンセリング、地域の助産師会、同じ経験を持つ仲間など、支えを求められる場所はたくさんあります。私たちは、医学的支援と共に、あなたの心の回復を全力でサポートします。どんな不安や悲しみも、私たち助産師にいつでもご相談ください。
妊娠を希望するなら検査と連携
抗リン脂質抗体症候群(APS)と診断された方、あるいはその可能性を心配されている方が、安全に妊娠・出産を迎えるためには、専門医と助産師の密接な連携が不可欠です。適切な診断と継続的なサポートが、希望の未来へとつながります。繰り返す流産や不妊の原因が特定できない場合、不育症や不妊治療を専門とする産婦人科やクリニックへの早期受診が非常に重要です。現在通っているクリニックに相談しても納得がいかない場合、セカンドオピニオンという形で、違う医師に相談するのも一つの手です。
早期にAPSの診断を受け、妊娠前から低用量アスピリンやヘパリンといった適切な治療計画を立てることで、血栓症のリスクを軽減し、胎盤への血流を確保し、妊娠継続の可能性を大きく高めます。専門医が最適な治療法を提案してくれるでしょう。
まとめ
抗リン脂質抗体症候群(APS)と診断された時、不安や絶望を感じるのは当然のことです。しかし、この病気は決してあなたのせいではなく、適切な診断と治療、そして心のケアによって、希望ある妊娠継続を目指すことが可能です。
この記事を通じて、APSについての正しい知識と治療法、そして何よりも大切な「心のケア」について理解を深めていただけたなら幸いです。
私たち助産師は、医学的知識をもってあなたの不安に寄り添い、常に最良のサポートを提供できるよう努めています。決して一人で抱え込まず、専門医と私たち助産師を頼ってください。あなたの赤ちゃんを迎えたいという強い願いを、共に実現できるよう、全力でサポートさせていただきます。
【参考文献】
1.産科診療ガイドライン2023
2.小林康江編.助産師基礎教育テキスト2022年版 第7巻ハイリスク妊産褥婦・新生児へのケア.株式会社日本看護協会出版会,2022.
3.名古屋市立大学医学部産科婦人科学教室.(n.d.)抗リン脂質抗体症候群(APS)の治療.名古屋市立大学医学部 産婦人科 不育症専門外来.https://www.nagoyacumedobgyn.com/rpl/aps_tr.php(2025年7月5日アクセス)
4.平成27年度日本医療研究開発機構成育疾患克服総合研究事業「抗リン脂質抗体症候群合併妊娠の治療及び予後に関する研究」研究班編.抗リン脂質抗体症候群合併妊娠の診療ガイドライン.株式会社南山堂,2016.
5.医療情報科学研究所編.病気がみえるvol.10産科(第4版).株式会社メディックメディア,2018.




コメント